Temporoparietaler Lappen
M. Geishauser
| Lappenart: | faszial, osteofaszial, gestielt und frei |
| Größe: | bis 14 X 17 cm |
| Gefäße: | A. und V. temporalis superficialis Durchmesser: 1,7 bis 2,7 mm (Arterie), 2,2 bis 3,3 mm (Vene) |
| Stiellänge: | 2,5 bis 5 cm |
| Sensibilität: | keine |
| Vorteile: | – geringer Hebedefekt – hohe Zuverlässigkeit – große Vielseitigkeit – sehr dünner Lappen – konstanter Gefäßstiel |
| Nachteile: | – aufwendige Präparation – kurzer Gefäßstiel – nur mittelgroße Gefäßdurchmesser – gelegentlich (vorübergehende) Alopezie |
Geschichte
Die Anwendung des temporoparietalen Lappens zur Ohrrekonstruktion hatten Fox und Edgerton 1976 beschrieben. Ihr «Fan-Flap» war ein zusammengesetzter Lappen aus Musculus temporalis und den temporoparietalen Faszienschichten. Tegtmeier und Gooding (1977) verwendeten als erste einen reinen Temporalis-Faszienlappen, ebenfalls zur Ohrrekonstruktion. Von da an wurden von mehreren Arbeitsgruppen zusammengesetzte gestielte Lappen zum Ohr- und Gesichtsaufbau entwickelt.
Die erste freie mikrovaskuläre Transplantation dieses Lappens wurde von Smith beschrieben. Obwohl die Lappenplastik rasch weiterentwickelt wurde, wurde erst nach ausführlichen anatomischen Studien Ende der 80er Jahre ihr hoher Stellenwert erkannt. Wegen des geringen Hebedefektes und seiner außerordentlichen Vielseitigkeit kommt dieser Lappen seitdem häufig zum Einsatz.
Indikation
Die temporoparietale Faszie hat ideale Eigenschaften zum Transfer von freien Lappen oder zur Bildung axialer Lappen. Die Faszie ist sehr dünn, die Gefäße sind palpatorisch und dopplersonografisch unter der Haut leicht aufzufinden, der Gefäßstiel ist zuverlässig bei sehr guter Durchblutung der Faszie.
Verwendet wird dieser Lappen vor allem, um an den Extremitäten freiliegenden Knochen oder Sehnen zu decken, um weitere Funktionsstrukturen wie Gefäße oder Nerven zu schützen, oder um bei größeren Gesichtsrekonstruktionen mit einem dünnen Lappen äußerliche oder intraorale Konturen zu remodellieren.
Sein Charakteristikum als sehr dünner und anpassungsfähiger Lappen spiegelt sich auch in seiner Geschichte wieder: Er wurde zunächst vor allem zur Ohrrekonstruktion verwendet.
Zur Behandlung der Osteomyelitis weist der Faszienlappen ein geringeres Potential als z.B. der Latissimus dorsi-Lappen auf, wird wegen seiner geringen Dicke aber gelegentlich verwendet, auch um ein Bett zur Spalthauttransplantation zu schaffen.
Eines der wichtigen neuen Einsatzgebiete dieses Lappens ist die Herstellung von Grenzflächen oder Verschiebeschichten, z.B. die Wiederherstellung des Sehnenscheidengewebes im Handbereich.
Anatomie
Haut und Subkutangewebe mit Haarfollikeln sind im Kopfbereich eng miteinander verbunden und präparatorisch kaum zu trennen. Sie erhalten ihre Durchblutung durch das Gefäßnetz der muskulo-aponeurotischen Schicht des Skalps.
Diese besteht aus den paarigen Musculi frontales, occipitales und auriculares und deren Aponeurose, der Galea, im temporoparietalen Bereich temporoparietale Faszie genannt. Diese Schicht setzt sich im Gesicht in das sogenannte SMAS (superfizielles muskulo-aponeurotisches System) fort. In der temporoparietalen Faszie verläuft die Arteria temporalis superficialis, die sie auch versorgt.
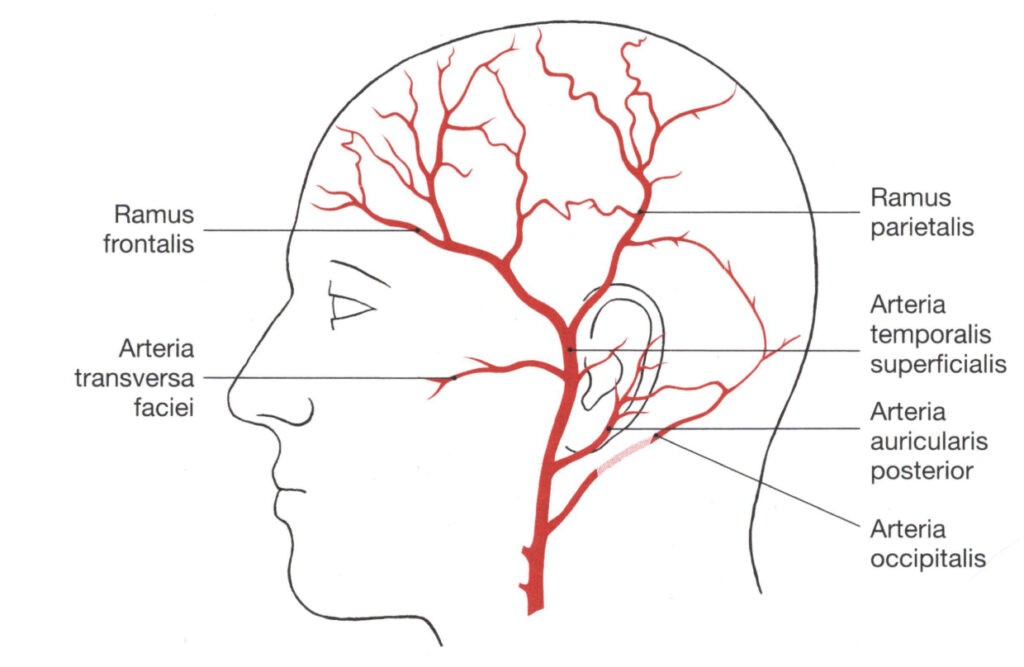
Abbildung 4: Anatomie der Arteria temporalis superficialis.
Die Arteria temporalis superficialis als Endast der A. carotis externa verläuft durch die Parotis, wo sie von den Ästen des Nervus facialis bedeckt wird. In Höhe des Jochbogens zweigt sich die mittlere Temporalarterie ab. Kranial des Jochbogens verläuft die A. temporalis superficialis in der temporoparietalen Faszie. Oberhalb des Ohres teilt sie sich in frontale und parietale Äste auf.
Die Lage der Arterie ist schon palpatorisch gut zu bestimmen. Die begleitende Vena temporalis superficialis verläuft präauriculär vor der Arterie. Sie liegt meist unmittelbar neben der Arterie, kann von dieser aber auch bis 3 cm weit entfernt sein.
Die im temporoparietalen Bereich relativ dicke Schicht unter der temporoparietalen Faszie ist die subgaleale Faszie. Sie besteht aus einer relativ festen Schicht kollagenen Bindegewebes, flankiert von einer oberflächlichen und einer tiefen Schicht lockeren Bindegewebes. Versorgt wird sie von feinen Ästen der Arteria temporalis superficialis.
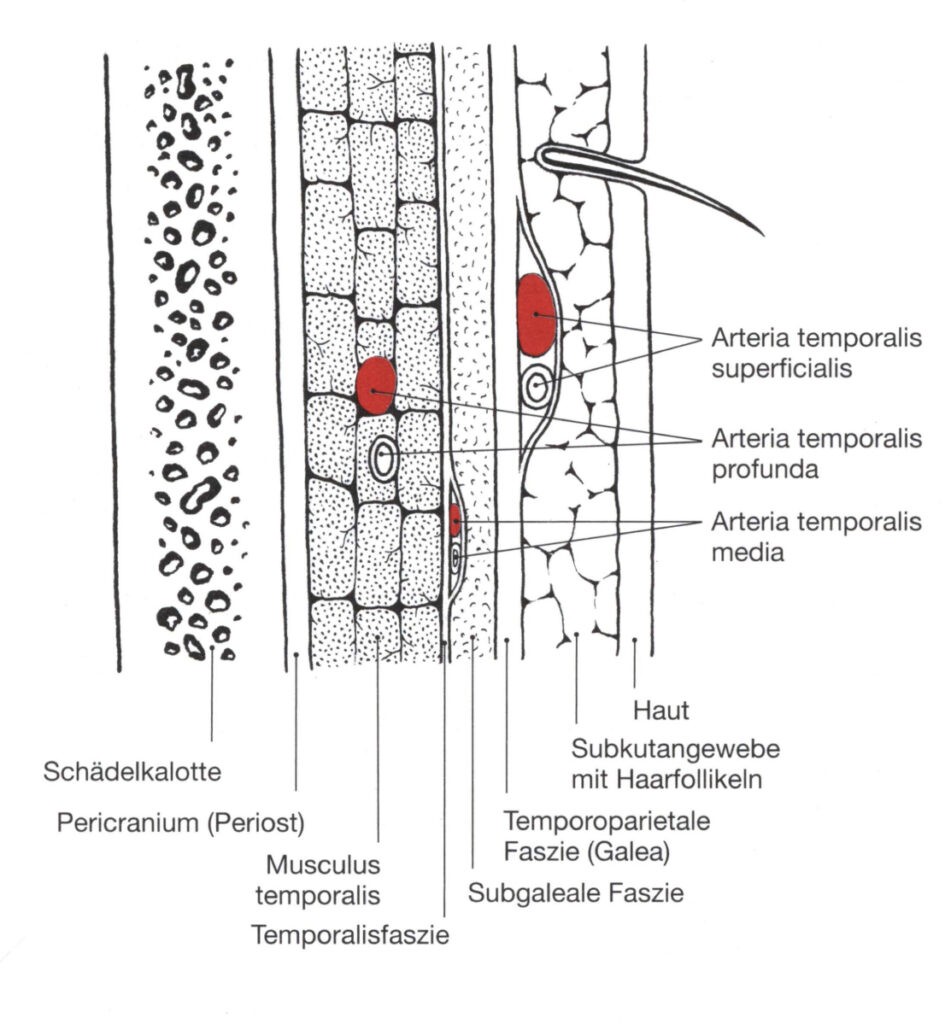
Abbildung 5: Temporale Gewebsschichten.
Die Temporalisfaszie bedeckt den Musculus temporalis und geht außerhalb der Grenzen dieses Muskels in das Pericranium (Periost) über. Sie erhält ihre Durchblutung von der Arteria temporalis media, die als Ast der Arteria temporalis superficialis 1-3 cm über dem Jochbogen aus dieser entspringt.
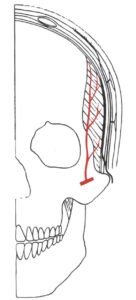
Abbildung 6: Schnittbild der Gefäßanatomie der temporalen Arterien.
Planung
Lappendesigns
Der temoroparietale Faszienlappen kann zum freien Transfer auf zweifache Weise erweitert werden:
- Durch zusätzliche Präparation der Temporalisfaszie steht ein weiteres Gewebeblatt zur Deckung oder als Gleit-Verschiebeschicht zur Verfügung.
- Hochparietal kann ein Stück der Tabula externa des Schädeldaches an dem temporoparietalen Faszienlappen gestielt und mit diesem verpflanzt werden.
Der axial gestielte temporoparietale Faszienlappen kann ergänzt werden durch einen axialen Temporalis-Muskellappen. Der Musculus temporalis wird von den tief verlaufenden Arteriae temporales profundae aus der Arteria maxillaris versorgt. Sein Rotationsradius reicht bis in die Orbita.
Hebedefekt
Besteht eine normale Kopfbehaarung, so werden die bei der Entnahme des Faszienlappens entstehenden Narben gut verborgen. Postoperativ kann vorübergehend eine Alopezie auftreten. Dem kann man am besten dadurch vorbeugen, daß man präzise auf der Faszie präpariert ohne die Haarfollikel zu tangieren.
Operation
Präoperativ wird der Arterienverlauf genau markiert. Dabei wird mit sanfter Palpation die Arteria temporalis vor dem Tragus getastet und ihr Verlauf weiter verfolgt. Ergänzend hinzukommen kann eine dopplersonographische Bestimmung des Arterien- und des Venenverlaufes.
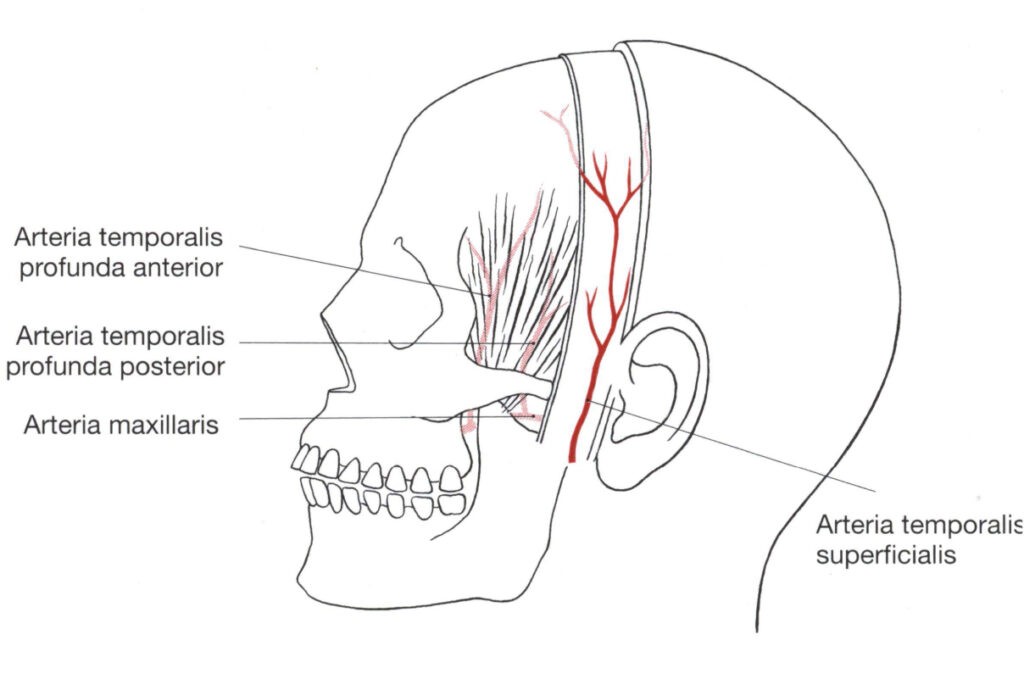
Abbildung 7: Lagebeziehung der oberflächlichen und tiefen Temporalarterien.
Lagerung und Anästhesie
Eine Halbseitlagerung des Kopfes mit der Möglichkeit der Umlagerung ist sinnvoll. Die Operation erfolgt in Vollnarkose. Beim freien Transfer kann fast immer mit zwei Teams simultan gearbeitet weden.
Präparation
Ein dreibogiger Facelift-Schnitt vor dem Ohr wird nach kranial fortgeführt und hochparietal Y-oder T-förmig erweitert.
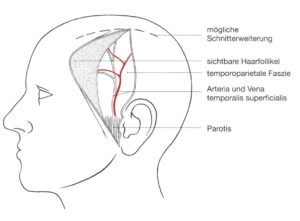
Abbildung 8: Präparation der temporoparietalen Faszie.
Zunächst werden Arteria und Vena temporalis vor dem Tragus aufgesucht. Die Vene kann in einigem Abstand vor der Arterie verlaufen.
Auf der oberflächlichen Faszie geht man dann unter vorsichtiger Präparation weiter, was zunehmend schwieriger wird, da die Verbindung von der Faszie zum Subkutangewebe zunehmend fester wird, je weiter man nach kranial gelangt. Die gut sichtbaren Haarfollikel müssen sorgfältig geschont werden, will man keine Alopezie riskieren.
Oberhalb der Linea temporalis superior, der oberen Begrenzung des Musculus temporalis, wird die temporoparietale Faszie durchtrennt und vom Muskel retrograd abgelöst. Dies geschieht leicht, auf die Lappengefäße muß dabei aber weiter gut geachtet werden.
Der Lappenstiel wird bis vor den Tragus dargestellt und ab dieser Höhe verlegt oder durchtrennt. Würde man ihn weiter nach kaudal in die Parotis verfolgen, bestünde eine erhebliche Verletzungsgefahr für die Äste des Nervus facialis.
Literatur
Anatomie
Abul-Hassan, H.S., G. von Drasek Ascher and R.D. Acland: Surgical Anatomy and Blood Supply of the Fascial Layers of the Temporal Region. Plastic and Reconstructive Surgery 77 (1986): 17.
Antonshyn, O., J.S. Gruss and B.D. Birt: Versatility of temporal muscle and fascial flaps. British Journal of Plastic Surgery 41 (1988): 118.
Casanova, R., D. Cavalcante, J.C. Grotting, L.O. Vasconez and J.M. Psillakis: Anatomic Basis for Vascularized Outer-Table Calvarial Bone Flaps. Plastic and Reconstructive Surgery 78,3 (1986): 300.
Cutting, C.B., J.G. McCarthy and A. Berenstein: Blood Supply of the Upper Craniofacial Calvarial Bone Flaps. Plastic and Reconstructive Surgery 74,5 (1984): 603.
Fissette, J., V. DeVos, M. Medot and M. Triffaux: Evaluation of the midline anastomoses between the two superficial temporal arteries. European Journal of Plastic Surgery 15 (1992): 180.
Har-Shai, Y., K. Fukuta, M.V. Collares, P.D. Stefanovic, B.R. Filipovic, B.R. Herschman and I.T. Jackson: The Vascular Anatomy of the Galeal Flap in the Interparietal and Midline Regions. Plastic and Reconstructive Surgery 89,1 (1992): 64.
Musolas, A., E. Colombini and J. Michelena: Vascularized Full-Thickness Parietal Bone Grafts in Maxillofacial Reconstruction: The Role of the Galea and Superficial Temporal vessels. Plastic and Reconstructive Surgery 87,2 (1991): 261.
Tolhurst, D.E., M.H. Carstens, R.J. Greco and D.J. Hurwitz: The Surgical Anatomy of the Scalp. Plastic and Reconstructive Surgery 87 (1991): 603.
Tremolada, C., P. Candiani, M. Signorini, M. Vigano and L. Donati: The Surgical Anatomy of the Subcutaneous Fascial System of the Scalp. Annals of Plastic Surgery 32 (1994): 8.
Klinik
Brent, B., J. Upton, R.D. Acland, W.W. Shaw, F.J. Finseth, C. Rogers, R.M. Pearl and V.R. Hentz: Experience with the Temporoparietal Fascial Free Flap. Plastic and Reconstructive Surgery 76 (1985): 177.
Chowdary, R.P., M.A. Chernofsky and W.J. Okunski: Free Temporoparietal Flap in Burn Reconstruction. Annals of Plastic Surgery 25 (1990): 169.
Ellis, D., B.A. Toth and W.B. Stewart: Temporoparietal Fascial Flap for Orbital and Eyelid Reconstruction. Plastic and Reconstructive Surgery 89,4 (1992): 606.
Fukuta, K., I.T. Jackson, M.V. Collares, Y. Har-Shai and Y. Namiki: The volume limitation of the galeal temporalis flap in facial augmentation. British Journal of Plastic Surgery 44 (1991): 281.
Furukawa, M. and Y. Miyamoto: The superficial temporal artery island flap in ear reconstruction. British Journal of Plastic Surgery 35 (1982): 183.
Hing, D.N., H.J. Buncke and B.S. Alpert: Use of the Temporoparietal Free Fascial Flap in the Upper Extremity. Plastic and Reconstructive Surgery 81 (1988): 534.
Hirase, Y., T. Kojima and H.-H. Bang: Double-Layered Free Temporal Fascia Flap as a Two-Layered Tendon-Gliding Surface. Plastic and Reconstructive Surgery 88,4 (1991): 707.
Hirase, Y., T. Kojima and H.-H. Bang: Secondary Reconstruction by Temporoparietal Free Fascial Flap for Ring Avulsion Injury. Annals of Plastic Surgery 25 (1990): 312.
McCarthy, J.G. and B.M. Zide: The Spectrum of Calvarial Bone Grafting: Introduction of the Vascularized Calvarial Bone Flap. Plastic and Reconstructive Surgery 74,1 (1984): 10.
Psillakis, J.M., J.C. Grotting, R. Casanova, D. Cavalcante and L.O. Vasconez: Vascularized Outer-Table Calvarial Bone Flaps. Plastic and Reconstructive Surgery 78,3 (1986): 309.
Rose, E.H. and M.S. Norris: The Versatile Temporoparietal Fascial Flap: Adaptability to a Variety of Composite Defects. Plastic and Reconstructive Surgery 85 (1990): 224.
Smith, R.A.: The Free Fascial Skalp Flap. Plastic and Reconstructive Surgery 66 (1980): 204.
Tegtmeier, R.E. and R.A. Gooding: The use of a fascial flap in ear reconstruction. Plastic and Reconstructive Surgery 60 (1977): 406.