Lateraler Interkostallappen
M. Geishauser
| Lappenart: | fasziokutan (neurovaskulär) |
| Größe: | 20 X 25 cm (direkter Hebedefektverschluß bis etwa 14 cm Breite) |
| Gefäße: | A. und V. intercostalis posterior 9 bis 11 |
| Durchmesser: | 1,5 bis 2 mm |
| Stiellänge: | 8 bis 15 cm |
| Sensibilität: | N. intercostalis posterior 9 bis 11 |
| Vorteile: | – großer, dünner Lappen (v.a. bei schlanken Personen) – große präparierbare Stiellänge – Sensibilisierung möglich – mehrere mögliche lappentragende Gefäßnervenbündel (Ausweichmöglichkeit bei Verletzung oder kleinem Gefäßdurchmesser) |
| Nachteile: | – gelegentlich venöse Abflußprobleme, deswegen zusätzliche venöse Anastomose mit subkutaner Vene empfehlenswert – schwierige Präparation besonders bei langem Gefäßstiel – thoraxchirurgische Erfahrung erforderlich – Komplikationsmöglichkeiten intrathorakal |
Geschichte
Den Vorschlag, einen sensiblen Hautlappen basierend auf dem interkostalen Nervengefäßbündel zu verwenden, hatten Esser 1931 und Daniel und Williams 1973 gemacht. Als Insellappen wurde diese Lappenplastik 1974 von Dibbell durchgeführt. Die Verwendung als freie Lappenplastik erfolgte nach intensiven anatomischen Studien zuerst von Badran und Mitarbeitern 1984.
Indikation
Mit dieser fasziokutanen Lappenplastik bietet sich die Möglichkeit, sehr große Hautdeckungen mit zusätzlicher Sensibilisierung durchzuführen. Dabei sind sowohl axiale als auch freie Lappenplastiken möglich.
Wegen der schwierigen Präparation konnte sich diese Lappenplastik klinisch nicht in größerem Rahmen durchsetzen. Trotz der großen Vorteile stellt sie deswegen nur die zweite Wahl dar.
Anatomie
Die neunte, zehnte und elfte Arteria intercostalis posterior versorgen ein Hautgebiet, das sich dorsal paravertebral bis vorne an die laterale Grenze der Rektusscheide bei einer Breite von durchschnittlich vier Interkostalräumen erstreckt.
Die lateralen Hautäste des interkostalen Gefäßnervenbündels liegen konstant vor, wobei die Arterie von einer darüberliegenden Vene und einem darunter liegenden Nerven gefolgt werden. Die Nervenaufteilung ist 2 bis 3 cm dorsal der Aufteilung der Gefäße.
Das laterale hautversorgende Gefäßnervenbündel perforiert die Interkostalmuskulatur und tritt zwischen den Zacken des Musculus obliquus externus abdominis, kurz vor dem Musculus latissimus dorsi in das Unterhautgewebe ein. Es verläuft dann kurz auf der Muskelfaszie und gibt jeweils einen kleinen hinteren und größeren vorderen sensiblen Hautnerven ab.
In 30 Prozent der Fälle kann diese Aufteilung aber schon tief im Interkostalraum erfolgen, so daß der vordere Hautast tief zwischen zwei Muskelzacken des Musculus obliquus externus abdominis laufen kann.
Planung
Es können fasziokutane Lappen mit einer maximalen Größe von 25 X 20 cm gehoben werden. Die maximale Stiellänge bei Präparation der Interkostalgefäße kann 8 bis 15 cm betragen, der Interkostalnerv kann entsprechend auspräpariert werden.
Im Zwischenrippenraum haben die Interkostalgefäße einen Durchmesser von 1,5 bis 2 mm, so daß eine Anastomose leicht möglich ist.
Hebedefekt
Bei adäquatem Lappendesign und einer Lappenbreite bis etwa 14 cm (je nach Patientengröße) ist der direkte Hebedefektverschluß nach Wundrandmobilisation möglich.
Operation
Einzeichnen des Lappens
Präoperativ wird am stehenden Patienten der Lappen eingezeichnet. Dazu werden die Grenzen markiert:
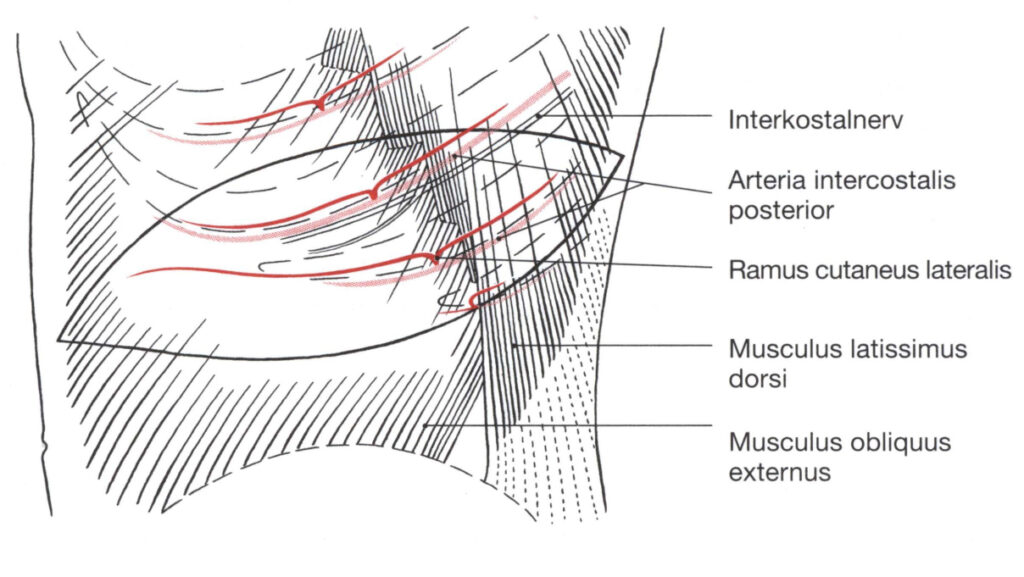
Abbildung 52: Anatomie des lateralen Interkostallappens.
Nach vorne wird die Grenze durch die laterale Kante des Musculus rectus abdominis gebildet. Die neunte, zehnte und elfte Rippe bzw. die dazwischenliegenden Interkostalräume bilden die Längsachse, parallel zu der die kraniale und kaudale Lappenbegrenzung so eingezeichnet wird, daß der Lappen eine Breite von etwa vier Rippen-Interkostalraumbreiten hat. Dies entspricht einer Breite von 14 bis 20 cm. Die hintere Begrenzung des Lappens sollte mindestens 5 cm hinter der hinteren Axillarlinie liegen, damit die lateralen Hautäste der unteren drei Interkostalarterien sich im Lappen befinden.
Lagerung und Anästhesie
Eine Halbseiten- oder Seitenlagerung zur Gegenseite und Vollnarkose erleichtert die Operation erheblich.
Präparation
Zunächst wird die hintere Lappengrenze umschnitten. Die Inzision erfolgt bis auf den Musculus latissimus dorsi, wobei die Muskelfaszie zum Lappen kommt, um Verletzungen der posterioren Lappengefäße zu vermeiden.
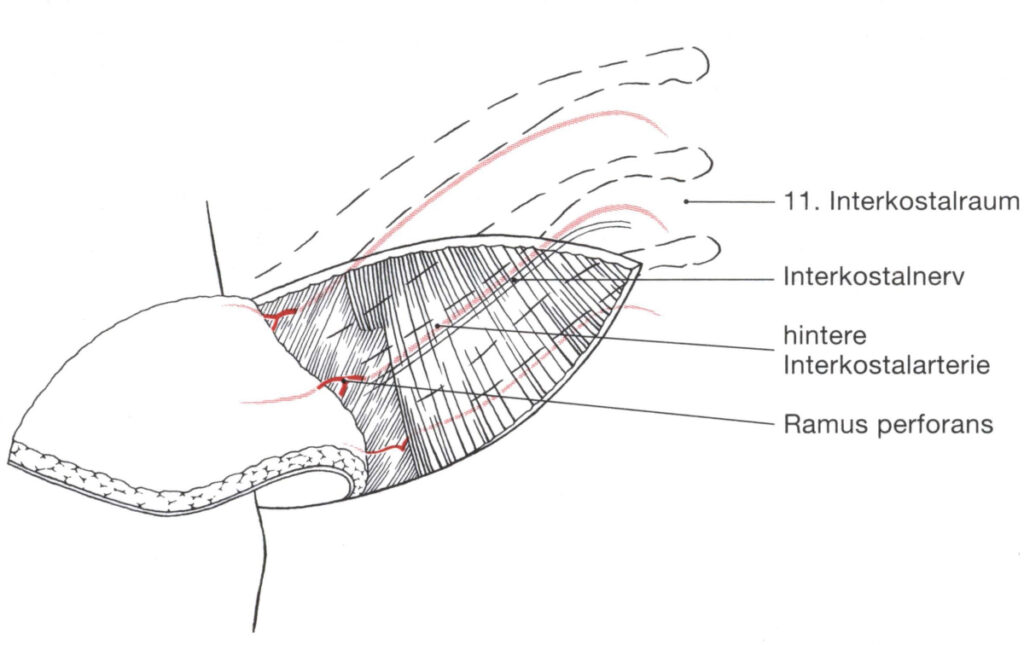
Abbildung 53: Präparation des lateralen Interkostallapens.
Wenn man die Vorderkante des Musculus latissimus dorsi erreicht, präpariert man vorsichtig weiter: man sieht dann die posterioren Gefäße durch die Muskelfaszie scheinen.
Entlang dieser Äste wird zu den Hauptgefäßnervenbündeln präpariert und das Bündel mit dem kaliberstärksten Gefäß (üblicherweise das zehnte oder elfte) als Gefäßstiel gewählt.
Dann wird die Lappenoberkante vorgeschnitten oder das Nervengefäßbündel nach interkostal verfolgt. Dazu wird die an der Rippe ansetzende Muskelzacke des Musculus obliquus externus abdominis von der Rippe abgelöst.
Der Musculus latissimus dorsi und der Musculus serratus posterior inferior werden über der Rippe eingeschnitten und zurückgehalten, um den Interkostalraum darzustellen.
Die äußeren und inneren Interkostalmuskeln werden von der Rippenunterkante ab mit einem Streifen Periost abgelöst und so das Gefäß-Nervenbündel dargestellt.
Die gewünschte Stiellänge präpariert man aus und durchtrennt Arteria intercostalis anterior und posterior unter Ligaturen.
Dann setzt man die Präparation nach ventral zu fort und hebt das Nervengefäßbündel von der Muskelfaszie des Musculus obliquus externus abdominis ab.
Der Lappen wird fertig umschnitten und mit Muskelfaszie gehoben. Vor Durchtrennung des Gefäßstieles erfolgt die Überprüfung der Durchblutung des Lappens.
Vor dem Verschluß der Interkostalmuskulatur muß eine Kontrolle der Pleura nach thoraxchirugischen Gesichtspunkten erfolgen. Eventuell muß eine Thoraxdrainage eingelegt werden.
Literatur
Badran, H.A., M.S. El-Helaly and I. Safe: The Lateral Intercostal Neurovascular Free Flap. Plastic and Reconstructive Surgery 73 (1984): 17.
Buncke, H.J., D.W. Furnas, L. Gordon and B.M. Achauer: Free Osteocutaneous Flap from a Rib to the Tibia. Plastic and Reconstructive Surgery 59 (1977): 799.
Daniel, R.K. and H.B. Williams: The Free Transfer of Skin Flaps by Microvascular Anastomoses. Plastic and Reconstructive Surgery 52 (1973): 16.
Dibbell, D.G.: Use of a Long Island Flap to Bring Sensation to the Sacral Area in Young Paraplegics. Plastic and Reconstructive Surgery 54 (1974): 220.
Spear, S., S.S. Kroll and J.W. Little: Bilateral Upper-Quadrant (Intercostal) Flaps: The Value of Protective Sensation in Preventing Pressure Sore Recurrence. Plastic and Reconstructive Surgery 80 (1987): 734.